総合東京病院 副院長 塚原 玲子 先生 × 村松 俊哉 先生 に聞く
循環器内科—治療と予防の最前線
心臓血管のカテーテル治療と虚血性心疾患の予防
総合東京病院 心臓血管センターは、循環器領域の高度な医療を提供する治療施設としてオープンしました。経験豊富なスタッフが多数在籍する医療チームを率いるのは、塚原玲子先生と村松俊哉先生です。
ともに心臓血管カテーテル治療を専門として25年以上の実績を持ち、国内有数の名医として知られています。
総合東京病院 副院長も務めるお二人に、循環器内科の取り組みについてうかがいました。
 |
総合東京病院 副院長 塚原 玲子 先生 |
【 Profileプロフィール 】
1958年6月、埼玉県生まれ。東邦大学医学部卒。米国イェール大学留学などを通して、カテーテル治療を学ぶ。
循環器の専門医として、川崎社会保険病院(注1)でカテーテル室の立ち上げに参加。済生会横浜市東部病院では、心臓血管センター長を務める。
2014年総合東京病院に赴任し、心臓血管センターの立ち上げを担う。医学博士。
日本で最も経験豊富なカテーテル治療医として著名。
常勤の循環器医がいない地方の病院(岩手県立宮古病院)に赴き治療にあたるなど、僻地医療にも貢献し、厚生労働大臣表彰。
![]()
 |
総合東京病院 副院長 村松 俊哉 先生 |
(注1:川崎社会保険病院は2013年4月1日より民営化され、病院名を川崎南部病院と変更、2016年AOI国際病院に改名)
心臓血管カテーテル治療

村松 心臓血管のカテーテル治療は、モニターを見ながら医師2人、もしくは3人体制で行います。カテーテルという細い管を手首の動脈から心臓の冠動脈のあたりまで入れて、狭窄部分を風船のようなもので内側から広げて血流を回復させます。
現在では、治療後の再狭窄や血栓ができやすくなるリスクを低減するために免疫抑制剤を塗った薬剤溶出型ステントと呼ばれる網状の金属の筒が開発され、狭窄部分に留置します。
安全性も高まりましたし、治療時間も短縮されました。昔は治療に2〜3時間普通にかかっていましたが、今はシンプルな病変であれば20分でできるものもあります。
心臓カテーテル治療のメリットは、体に負担が少ないということです。大がかりな外科手術を行わず回復が早いため、治療後1〜2日で退院可能ですから、早期の社会復帰が可能です。
対象となる虚血性心疾患
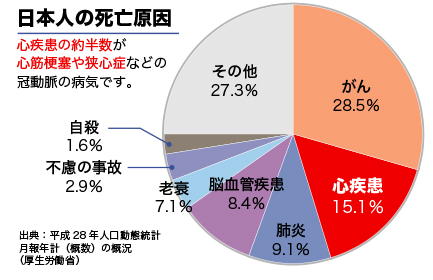
塚原 対象となるのは、主に狭心症、心筋梗塞などの虚血性心疾患で、心臓の筋肉に血液を送る冠動脈の病気です。診療科としては循環器内科(注1)になります。
心筋梗塞とは、突然冠動脈が完全にふさがり、心筋に血液が流れなくなった状態です。働き盛りの男性に多く、発症すると死に至る可能性が高い病気です。専門施設のある病院に救急搬送されて治療できれば、5%くらいの死亡率になります。
狭心症は、完全にふさがる前の状態です。階段を登ったり、お風呂に入ったあとに急に胸が苦しくなって、静かにしていると治る、といった症状があります。
ともに、生活習慣病などによる動脈硬化を基盤として起こります。
(注2:平成20年(2008年)4月1日より医療機関の標榜診療科名の見直しが行われ、「循環器科」の名称は使われなくなり、現在は「循環器内科」と呼称)
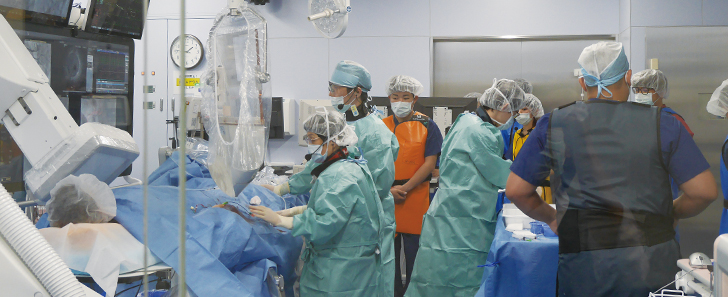
心臓血管カテーテル治療の様子
日本におけるカテーテル治療の始まりから

村松 心臓外科のバイパス手術は60年代から行われていましたが、バルーンを膨らませて行うカテーテル治療が海外ではじめて行われたのは77年です。日本では81年に第一例目が行われました。
僕が東邦大学で研修医をしていた86年頃は、大学病院などの循環器科にカテーテル治療が普及し始めた時期です。
ちょうどその頃、僕の狭心症の患者さんが、お薬の治療だけではあまり改善が見られず、カテーテル治療を試してみることになりました。結果は一瞬でうまくいき、血流が改善しました。それを目の当たりにしたことで、僕はカテーテル治療医になる決意をしました。
その後、大学でトレーニングを積み、92年に川崎市の病院で塚原先生とともにゼロから循環器科を立ち上げ、自立してカテーテル治療を始めることになります。その病院には13年間在職しましたが、治療数は年間1000例を超えるまでに成長し、国内有数のカテーテル治療施設として知られるようになりました。
塚原先生とはその頃からタッグを組んで治療に取り組んできたことになります。
最近10年間くらいは、慢性完全閉塞という病変を集中的に治療しています。心臓の冠動脈の特殊な病変で、とても細い血管にカテーテルを入れ、心臓を一周させるようにして冠動脈のつまりを治療します。国内、海外でも治療を行っています。
年間200例、成功率は90%以上、死亡率0%と良好な結果を得ています。年に20回程度海外で心臓血管カテーテル治療の実技指導を行ったり、アジア諸国から医師を受け入れて教育支援にもあたっています。

一人でも多くの患者さんの命を救いたい
塚原 私は当初は外科医になりたいと思っていたのですが、昔は外科の医局も「女はいらない」という時代でしたから、外科ではなく循環器科に進むことにしました。
ちょうど心血管カテーテル治療が始まり、村松先生たちが東邦大学で治療を始めた時期です。非常に外科に近いものがあり、惹かれました。
しかし、カテーテル治療をする医師は被ばくの影響を考慮しなければなりません。女性である自分としては子どもを産んでからやろうと考え、出産後、村松先生たちのチームで勉強しました。
ちょうどその頃、麻酔科医の夫が米国イェール大学に留学することになったので、一緒に留学し、約1年半循環器の教授のもとで勉強しました。
そんな中、村松先生が川崎の病院でカテーテル室を立ち上げるという話をうかがい、一も二もなく参加しました。
村松先生と手分けして開業医の先生や各救急隊をまわって、心筋梗塞などの患者さんの受け入れが可能であることをお知らせして歩きました。
心臓血管の病気はいつ発症するか分かりませんし、急変にも対応しなければなりませんから、真剣に闘うためには、24時間体制で臨まなければなりません。ところが、当初、川崎の病院では当直すると怒られたり、「患者に余計なことはするな」と言われて、本当に無給で始めたという格好です。
日本で有数の施設にしようと、二人とも全力投球でした。その情熱、カテーテル治療でより多くの命を救いたいという思いは同じだったと思います。
心臓血管センターのチーム医療
村松 緊急時の患者さんへの対応も求められますから、循環器の病気と向き合うためには、良い医療チームが必要です。
総合東京病院の循環器内科は、カテーテル治療を専門とする医師7名と、不整脈治療医2名の体制です。心臓血管センターとしては、心臓血管外科医も3名います。
経験豊富で熱意ある素晴らしい先生方が集まってくれているので、息の合ったチームワークが実現できています。
カンファレンスを通して、最適な治療法を検討したり、患者さんの状態を共有し、誰かの患者さんの容態が急変しても、ほかの医師がすぐにその場で対応することができます。
塚原 ナースや管理栄養士、リハビリのスタッフなど、ほかの職種も含めてチームは大事ですね。地域の開業医の先生との連携も。
開業医の先生方は患者さんのことだけでなくご家族の様子もご存じのことが多いですから、連携し協力して頂いて患者さんに向き合うのが一番良いと思っています。
総合東京病院の急性期医療
村松 救急は断らない、というのが、南東北病院グループの理念であり、当院のスタンスです。患者さんを第一に考えます。
総合東京病院には心臓、脳の高度な救急医療体制が整っており、救急車の搬送でも実績があります。救急車の搬送は中野区だけでなく、練馬、杉並、豊島区などの患者さんも受け入れてきました。
急性心筋梗塞の治療は、3時間以内が勝負です。これは心臓へのダメージを抑えられるゴールデンタイムと呼ばれています。血液が不足する状態が30分以上続くと、酸素や栄養が届かなくなって心筋の壊死が進みますから時間との闘いになります。
「心臓血管センター」のオープン

塚原 当院は24時間365日の救急体制が整えられています。急性期医療とともに高度先端医療に力を入れていますから、仕事をする現場として理想的な環境です。
昨年完成した新棟に「心臓血管センター」がオープンし、24時間体制で循環器の医師がスタンバイしています。都内でも有数の規模を持つ循環器施設で、血管カテーテル室、集中治療室(CCU)、循環器病棟を整備し、最新の医療機器を導入しています。
村松 総合東京病院では、2017年に487件の冠動脈カテーテル治療、51件の緊急冠動脈カテーテル治療を行いました。
2018年7月1日からは、東京都CCUネットワークに加盟しました。これは、急性心筋梗塞など緊急に対応が求められる心臓血管の病気に対して、速やかに専門施設へ搬送し早期に専門的な治療を開始できるよう、東京都により組織された心臓ネットワークで、東京消防庁、東京都医師会、東京都健康局、および都内の各医療機関との共同事業として運営されています。
通常は3年しないと入れないのですが、特例的に早めに入れてもらえました。その一翼をしっかりと担い、地域の急性期医療に一層貢献したいと考えています。
総合東京病院の「心臓ドック」
村松 総合東京病院では、「プレミアム心臓ドック」を始めました。狭心症や心筋梗塞、心臓弁膜症、不整脈などの早期発見、スクリーニングが可能です。血圧、心電図、心エコーなどの通常のドックだけでは、血管のつまりは分かりません。
最先端の320列CTで心臓の画像診断を行いますから、短時間で心臓の血管のつまりの状態が分かります。造影剤を使い、心臓の動きに同期させ、拡張期だけに撮影します。
心臓CTを検査で行うことはあっても、ドックに組み込んでいる施設は、あまり多くはないと思います。
早期発見ができれば、早期治療が可能になります。
気をつけたい危険因子と予防啓発への取り組み
塚原 心臓血管病には、危険因子というものがあります。虚血性心疾患は、主に高血圧、高脂血症、親兄弟に心臓血管病の人がいるかいないかといった家族歴、糖尿病、喫煙などがあり、ストレスも含まれます。
そうした危険因子がある人は1〜2年に一度ドックを受けてほしいと思います。そうした危険因子がない人でも、定期的な人間ドックは必要だと思います。
村松 もうひとつ、気をつけたいことがあります。それは、脳梗塞を経験した患者さんには、心臓血管病が見つかる方が多いということです。逆もあります。
結局は同じ血管病であり、動脈硬化が原因と考えられますから、両者を合併している患者さんも多いのです。
総合東京病院の渡邉貞義院長は脳血管治療のエキスパートドクターですが、脳梗塞の患者さんで心臓に症状のないケースでも、紹介を頂いて検査をしてみると、実際に心臓血管のつまりがたくさん見つかります。
塚原 一般に診療科は縦割りになりがちで、脳と心臓を別々に考える傾向があるかもしれませんが、そういう意味でも総合東京病院は患者さん主体で、互いの診療科がうまく連携できていると思います。
循環器内科の医師としては、今後、病気の早期発見や治療だけでなく、動脈硬化が進んでいくのを防いだり、 再発を予防するにはどうしたらいいか、食事や運動、血圧管理や生活習慣をどうするか、といった啓発にも力を入れたいと考えています。
住民の皆さん、患者さんのお役に立てるよう、有意義な活動をしていきたいですね。
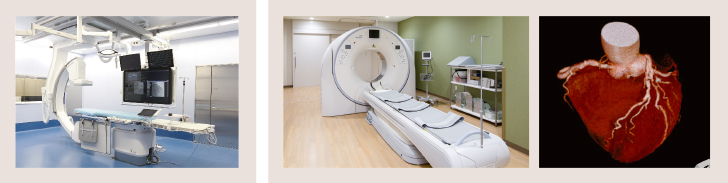
写真左:アンギオ装置
カテーテルを使って血管内に造影剤を注入し、血流や腫瘍の分布、血管のつまりの検査や、治療に用いられます。
写真右:320列CT Aquilion ONE(アクイリオン ワン)と、心臓の血管造影CT画像
スキャン中の画像をほぼリアルタイムで観察することができ、患者さんに負担をかけず、精度の高い検査情報が得られます。造影剤の使用量も少なくて済み、検査時間、被ばくの低減にも寄与します。

村松俊哉先生、塚原玲子先生ともに多くの書籍・雑誌やTV等で紹介されています。

